一般健康診断
雇い入れ時健康診断
主に会社入社時の健診に対応しています。これから会社に新たに入社するにあたり、健康上の問題・留意点などが無いかどうかを調べるために行います。当日、結果が分かるものに対しては結果説明・指導いたします。血液検査は後日結果が分かりますので、ご希望の方には結果説明、ならびに生活指導いたします(その際は診察料を頂くことがあります)。
雇入れ時健康診断
| 問診・診察 | 健康状態、自覚症状、既往症、胸部聴診、等 |
|---|---|
| 身体測定 | 身長、体重、BMI、腹囲 |
| 血圧測定 | 収縮期(最高)、拡張期(最低) |
| 視力検査 | 裸眼または矯正視力(右・左) |
| 聴力検査 | オージオメーター:1000Hz、4000Hz(右・左) |
| 尿検査 | 尿糖、尿蛋白 |
| 貧血検査 | 赤血球数、ヘモグロビン |
| 血糖検査 | 空腹時血糖値 |
| 脂質検査 | HDLコレステロール、LDLコレステロール、中性脂肪 |
| 肝機能検査 | AST、ALT、γ-GTP |
| 心電図検査 | 安静心電図検査 |
| X線検査 | 胸部X線検査 |
| 料金 | 9,500円 |
定期健康診断
 病気の有無を調べ、健康状態を知り、生活改善すべき点などを把握するための、1年毎に受ける健康診断です。労働安全衛生規則に準じていますので、現在の労働環境が安全性や衛生において問題が無いか、また勤務状況に無理が無いかなどもチェックできます。医師の判断により34歳以下及び36~39歳の方は、定期健診(B)を定期健診(A)に省略することができます[労働安全衛生規則第44条]。当日、結果が分かるものに対しては結果説明・指導いたします。血液検査は後日結果が分かりますので、ご希望の方には結果説明、ならびに生活指導いたします(その際は診察料を頂くことがあります)。
病気の有無を調べ、健康状態を知り、生活改善すべき点などを把握するための、1年毎に受ける健康診断です。労働安全衛生規則に準じていますので、現在の労働環境が安全性や衛生において問題が無いか、また勤務状況に無理が無いかなどもチェックできます。医師の判断により34歳以下及び36~39歳の方は、定期健診(B)を定期健診(A)に省略することができます[労働安全衛生規則第44条]。当日、結果が分かるものに対しては結果説明・指導いたします。血液検査は後日結果が分かりますので、ご希望の方には結果説明、ならびに生活指導いたします(その際は診察料を頂くことがあります)。
定期健康診断 A
| 問診・診察 | 健康状態、自覚症状、既往症、胸部聴診、等 |
|---|---|
| 身体測定 | 身長、体重、BMI、腹囲 |
| 血圧測定 | 収縮期(最高)、拡張期(最低) |
| 視力検査 | 裸眼または矯正視力(右・左) |
| 聴力検査 | オージオメーター:1000Hz、4000Hz (右・左) |
| 尿検査 | 尿糖、尿蛋白 |
| X線検査 | 胸部X線検査 |
| 料金 | 5,500円 |
定期健康診断 B
| 問診・診察 | 健康状態、自覚症状、既往症、胸部聴診、等 |
|---|---|
| 身体測定 | 身長、体重、BMI、腹囲 |
| 血圧測定 | 収縮期(最高)、拡張期(最低) |
| 視力検査 | 裸眼または矯正視力(右・左) |
| 聴力検査 | オージオメーター:1000Hz、4000Hz (右・左) |
| 尿検査 | 尿糖、尿蛋白 |
| 貧血検査 | 赤血球数、ヘモグロビン、白血球、ヘマトクリット |
| 血糖検査 | 空腹時血糖値、HbA1c |
| 脂質検査 | HDLコレステロール、LDLコレステロール、中性脂肪 |
| 肝機能検査 | AST、ALT、γ―GTP |
| 心電図検査 | 安静時心電図検査 |
| X線検査 | 胸部X線検査 |
| 料金 | 11,000円 |
追加検査
事業所によっては、更に必要な検査もあるかと思いますので、その際はご相談ください。
それぞれの健診の検査内容の比較
| 雇い入れ時健診 | 定期健診A | 定期健診B | |
|---|---|---|---|
| 問診・診察 | ● | ● | ● |
| 身体測定 | ● | ● | ● |
| 血圧測定 | ● | ● | ● |
| 視力検査 | ● | ● | ● |
| 聴力検査 | ● | ● | ● |
| 尿検査 | ● | ● | ● |
| 貧血検査 | 赤血球、 ヘモグロビン |
― | 赤血球数、ヘモグロビン、白血球、ヘマトクリット |
| 血糖検査 | 空腹時血糖値 | ― | 空腹時血糖値、HbA1c |
| 脂質検査 | ● | ― | ● |
| 肝機能検査 | ● | ― | ● |
| 心電図検査 | ● | ― | ● |
| X線検査 | ● | ● | ● |
| 料金 | 9,500円 | 5,500円 | 11,000円 |
人間ドック
当院の人間ドックの基本コースには特定健診で行われる検査項目はすべて含まれています。
さらにその方が気になる病気に対する検査をオプションとして追加することで、身体の状態を詳しく調べることができます。
生活習慣病健診(基本コース)
長年にわたる悪い生活習慣によって起きてしまうのが生活習慣病です。食事、運動不足、ストレス、喫煙、過度の飲酒などの積み重ねによって悪化することが分かっています。現在症状が無いと、そのままの生活を続けてしまうことが多いと思いますが、年に1回はご自身の健康状態を評価することはとても重要です。糖尿病や高血圧をはじめとする生活習慣病に罹患していないか、またはその予備軍ではないかだけでなく、毎日の生活習慣に問題が無いか、あるとすればどこをどう改善すれば良いかがわかります。日頃の健康管理に大いにお役立ていただけます。異常が指摘されたときは、放置せずに治療を始めましょう。高血圧・糖尿病・脂質異常症・痛風などの疾患や脂肪肝・慢性腎臓病の可能性も調べることができます。
検査項目説明
| 問診・診察 | 健康状態、自覚症状、既往症、胸部聴診、等 |
|---|---|
| 身体測定 | 身長、体重、BMI、腹囲 |
| 血圧測定 | 収縮期(最高)、拡張期(最低) |
| 視力検査 | 裸眼または矯正視力(右・左) |
| 聴力検査 | オージオメーター:1000Hz、4000Hz (右・左) |
| 尿検査 | 尿糖、尿蛋白、尿潜血、尿沈渣 |
| 血液一般検査 | 赤血球数、白血球数、ヘモグロビン、ヘマトクリット、血小板MCV、MCH、MCHC |
| 血糖検査 | 空腹時血糖値、HbA1c |
| 脂質検査 | HDLコレステロール、LDLコレステロール、中性脂肪 |
| 肝機能検査 | AST、ALT、γ-GTP、総蛋白、ZTT、ビリルビン、アルブミン、LDH、ALP |
| 腎機能検査 | クレアチニン、尿素窒素、eGFR |
| 痛風検査 | 尿酸 |
| 心電図検査 | 安静心電図検査 |
| X線検査 | 胸部・腹部 単純X 線検査 |
| 料金 | 19,000円 |
人間ドック オプション検査項目一覧
人間ドックを受診される方は、下記のオプションメニューを追加できます。
※要予約(当日追加できる場合もございますのでお申し出ください)
血管・動脈硬化コース
日本人の死亡原因のおよそ6割は、がん、心疾患、脳血管疾患の3つで占められています。
このうち、心疾患と脳血管疾患は、動脈硬化の進行と深く関わっています。動脈硬化の可能性を調べることは心疾患と脳血管疾患の予防につながります。
加齢、喫煙、高血圧、脂質異常症、糖尿病などは動脈硬化の危険因子です。また、胸痛や背部痛、原因不明の腹痛がある方、家族に突然死した人がいる方も動脈硬化のリスクの高い危険性があります。思い当たる方は検査を受けられることをお勧めいたします。
| 検査項目 | 検査内容 |
|---|---|
| 血管年齢検査 (血圧脈波検査) |
血管の硬さ、足の動脈の詰まりを調べ、血管年齢を評価します。 |
| 頚動脈超音波 | 動脈硬化・プラークの有無など頚動脈内部の状態を評価します。 |
| 料金 | 7,500円 |
心機能コース
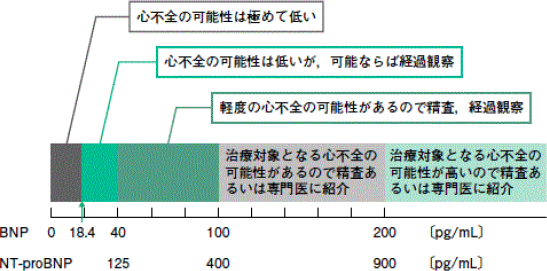
NT-proBNPは心臓から分泌されるホルモンで、心臓に負担がかかると増加します。血液で簡単に検査ができ、心電図と併用することによって軽症・無症候性の心不全や狭心症の検出に有用です。心臓超音波検査では心臓の動きを直接観察することで、弁膜症、心筋梗塞、心筋症など心臓疾患の診断をより正確に行うことができます。
甲状腺コース
血液で甲状腺ホルモンを測定し、超音波で直接甲状腺を観察します。甲状腺疾患は気付かれにくく、原因不明のまま「いつも調子が悪い状態」に陥る傾向があります。首の前が腫れている・体重の急激な増減・動悸・発汗・倦怠感といった症状のある方におすすめします。
甲状腺の病気は女性が男性の9倍程度多いことが分かっています。「生理不順」「むくみ」「便秘」なども甲状腺の機能が関係していることもあります。
| 検査項目 | 検査内容 |
|---|---|
| 血液検査 (FT3・FT4・TSH) |
甲状腺ホルモンであるFT3やFT4、甲状腺刺激ホルモンを検査します。 |
| 甲状腺超音波検査 | 甲状腺の内部の状態を観察し腺腫・のう胞・がんの有無等を調べます。 |
| 料金 | 9,500円 |
前立腺・膀胱コース
日本泌尿器科学会は40歳以上の男性に、前立腺がん発見のため腫瘍マーカーPSAの測定を推奨しています。PSAの数値は加齢とともに上昇します。また、前立腺肥大や前立腺の炎症でも上昇します。PSAの値が高ければ高いほど前立腺がんの見つかる確率は高くなります。
超音波では前立腺肥大や残尿も評価可能です。40歳以上の方、排尿に時間がかかる方・残尿感がある方・尿に血液が混じる方におすすめします。
| PSA測定値 | 前立腺癌を発見する確率 |
|---|---|
| 4-10ng/ml未満 | 25-30% |
| 10ng/ml以上 | 50-80% |
| 100ng/ml以上 | がんと転移が強く疑われる |
| 検査項目 | 検査内容 |
|---|---|
| 前立腺・膀胱超音波検査 | 前立腺や膀胱の大きさ・形状、残尿を検査します。 |
| PSA検査 | 血液で前立腺がんや前立腺肥大の評価をします。 |
| 料金 | 7,000円 |
消化器検診(消化器ドック)
現在、全国では年間37万人以上の方ががんで死亡しており、そのうち胃がんと大腸がんを主とした消化器系のがんは約5割を占めます。胃がんや大腸がんは早期に発見すれば治る確率が高いがんであることを考えれば、症状が無くても定期的に検査を受けることで早期発見に努めることは大変意味があることと考えられます。
下の表は2022年のがん死亡者数の順位です。
| 1位 | 2位 | 3位 | 4位 | 5位 | |
|---|---|---|---|---|---|
| 男性 | 肺 | 大腸 | 胃 | 膵臓 | 肝臓 |
| 女性 | 大腸 | 肺 | 膵臓 | 乳房 | 胃 |
| 男女計 | 肺 | 大腸 | 胃 | 膵臓 | 肝臓 |
下の表は2019年の部位別がん罹患数の順位です
| 1位 | 2位 | 3位 | 4位 | 5位 | |
|---|---|---|---|---|---|
| 男性 | 前立腺 | 大腸 | 胃 | 肺 | 肝臓 |
| 女性 | 乳房 | 大腸 | 肺 | 胃 | 子宮 |
| 男女計 | 大腸 | 肺 | 胃 | 乳房 | 前立腺 |
がん死亡数、がん罹患数、いずれからみても消化器がん、特に胃・大腸がんはワースト3位内であり、早期発見の重要性がわかると思います。
ちなみに、ワースト3の残る1つの肺がんですが、厚労省推奨のがん検診内容は40歳以上は1年に1回の胸部レントゲン検査ということになっています。しかしながら、X線検査で早期肺がんを見つけることは困難でX線検査では肺がん死亡者数は減らせないという報告もあります。なので、アメリカではリスクの高い方に対象を絞り、低線量CTを毎年行うことを推奨されています。低線量であれば放射線量は1/10で、相対死亡リスクを20%減らせるという報告もあります。
みんなが画一的に検診を受けるのではなく、ご自身のリスクの高いがんに関しては精度の高い検査を受けるという姿勢が重要と思われます。そういう意味では単に厚労省が推奨しているがん検診に準じているだけでは不十分かと思われます。
ちなみに日本での大腸がん検診は厚労省推奨の内容では40歳以上の方の毎年の便潜血、その検査で陽性だと大腸内視鏡検査を行う形でと死亡率が30%程度減少するといわれています。ただ、アメリカだと、両親のどちらかが60歳未満で大腸がんになっていたり、近親者に2人以上の大腸がんや大腸ポリープの既往がある場合は40歳から5年ごとの大腸内視鏡検査が勧められています。大腸がんはポリープから発生することがほとんどで、そのポリープを切除することががん予防につながること、ポリープの有無は便潜血では判定できないことをを考えるとこの日本でもやはり定期的な大腸内視鏡検査が望ましいと考えます。
胃がんに関しては、厚労省推奨の検診は40歳以上の1―2年ごとのバリウム検査、もしくは胃内視鏡検査となっていますが、日本人のの胃がん死亡率はアメリカの10倍以上あること、そして胃がんの発生にはピロリ菌が大きく関わっていることからもまずはピロリ菌感染の既往を確認し、陽性ならば毎年内視鏡検査を受けるべきだと思います。バリウム検査では早期胃がんを見つけることは難しいことが多いです。
消化器簡易コース
内視鏡検査を受けるのは抵抗があるという方にお勧めです。採血はありますが、苦痛の伴わない検査で消化器を評価するコースです。
ピロリ菌検査を受けたことがない方は1,000円追加することでピロリ菌の保持の有無を調べることができます。
消化器基本コース
便潜血検査・胃カメラ検査・上腹部エコー検査をまとめたコースです。胃カメラの検査の際にピロリ菌の有無を調べる検査を受けることも可能です。
消化器基本+腫瘍マーカー(TM)コース
消化器基本コースに腫瘍マーカーの検査を追加したコースです。胃カメラの検査の際にピロリ菌の有無を調べる検査を受けることも可能です。
消化器プレミアムコース
上部・下部消化管を内視鏡で直接観察することで、疾患の有無を直接評価できるコースです。また、上腹部の内臓を超音波検査で評価します。胃カメラの検査の際にピロリ菌の有無を調べる検査を受けることも可能です。
※このコースは1日ですべての検査を行う方法と大腸内視鏡検査だけを別の日に行う方法があります。
1日のみの場合・・・
ドックの前日までに一度当院にお越しください。大腸内視鏡検査のための下剤の飲みかたをご説明いたします。下剤は隣接する薬局で購入していただきます。
2日間に分ける場合・・・
1日目に大腸内視鏡検査以外の検査を終わらせた後、大腸内視鏡検査のための下剤の飲みかたをご説明いたします。下剤は隣接する薬局で購入していただきます。検査は連続する2日間でなくても構いません。
検査の説明
便潜血検査
便中に血液が含まれているかを調べる検査です。大腸がん検診として広く用いられている検査です。2日分の便を調べます。
血中ペプシノゲン検査
血液中のペプシノゲンを調べることで胃粘膜の萎縮の程度を予想できます。萎縮が進んだ粘膜は胃がんの発生母地になります。また、ピロリ菌の有無と合わせると胃癌のリスクを調べることが可能です。
腫瘍マーカー(Tumor Marker)検査:TM検査
がんには多くの種類がありますが、中にはそのがんに特徴的な物質を産生するものがあります。そのような物質のうち、体液中(主として血液中)で測定可能なものが、いわゆる「腫瘍マーカー」として臨床検査の場で使われています。
| 腫瘍マーカー | 特徴 |
|---|---|
| CEA | 大腸がんなどの消化器のがんをはじめ、肺、卵巣、乳がんなどの腺がんで高値になります。 |
| CA19-9 | 膵臓がんをはじめ、胆道、胃、大腸のがんなど、主に消化器のがんで高値になります。 |
| AFP | 肝がん、卵巣や精巣の胚細胞がんで高値になります。まれにAFPが高くなる胃がんもあります |
| DUPAN-2 | すい臓癌や胆嚢がん・胆管がん・肝臓がんなどで高値になります |
| エラスターゼ1 | すい癌で高値になり、すい癌の早期発見に有用なマーカーであると考えられています |
| SCC抗原 | 主に肺や食道、子宮頚部の扁平上皮がんで高値になります |
上腹部超音波検査
この検査では、肝臓、胆嚢、腎臓、すい臓を評価します。なかでも胆石、早期肝臓がんの発見に有用です。この検査はX線検査のように放射線被爆の心配がなく、検査を受ける人の苦痛もなく安全なため、産婦人科では胎児の診察にも用いられています。
胃カメラ検査
当院では細径の内視鏡を鼻から挿入する「経鼻内視鏡検査」を行っております。胃の粘膜を直接観察することで、潰瘍・ポリープ・がんの有無、逆流性食道炎などを調べます。
病変が見られた場合は、その検査の内に組織検査を行うこともできます(別料金がかかります)。
検査に不安のある方、嘔吐反射がつらく検査が難しかった方には鎮静剤を用いての検査も行っています(※別途料金がかかります。内視鏡時鎮静;2,000円)。
大腸内視鏡検査
直腸から盲腸までの大腸全体と小腸の一部を観察し、潰瘍・ポリープ・がん・憩室の有無などを調べます。病変が見られた場合は、その検査の内に組織検査を行うこともできます(別料金がかかります)。ポリープの切除は行いません。
検査に不安のある方、手術などの既往のため検査が難しかった方には鎮静剤を用いての検査も行っています。(※別途料金がかかります。内視鏡時鎮静;2,000円)。
各コースの比較
| 消化器 簡易コース |
消化器 基本コース |
消化器基本+TMコース | 消化器 プレミアムコース |
|
|---|---|---|---|---|
| 便潜血検査 | ● | ● | ● | |
| 血中ペプシノゲン検査 | ● | |||
| 腫瘍マーカー検査 | ● | ● | ● | |
| 上腹部エコー検査 | ● | ● | ● | ● |
| 胃カメラ検査 | ● | ● | ● | |
| 大腸内視鏡検査 | ● | |||
| 料 金 | 18,000円 | 21,000円 | 30,000円 | 47,500円 |
消化器ドック オプション検査項目一覧
肝炎ウイルス検査・・・3,500円
肝がんの最大の原因であるB型肝炎・C型肝炎ウイルスに感染しているかを血液で調べます。
肝機能+NASH検査・・・4,200円
AST、ALT、γGTの一般的な肝機能検査に加えて、NASHの可能性を評価するために、FIB-4 index、Ⅳ型コラーゲンを検査します。エコー検査と一緒に行うことで肝臓の線維化や脂肪肝の程度を評価できます。
※NASHとは
お酒を飲まない人の中にも肝硬変や肝がんに進行する脂肪肝が見られることが分かってきており、非アルコール性脂肪肝炎(NASH)と呼ばれています。
膵機能検査・・・4,000円
アミラーゼ、リパーゼ、HbA1cを調べることで膵臓の機能を評価します。慢性膵炎や膵がんで異常値が出ることがあります。
胃カメラでのピロリ菌検査・・・5,000円
胃の粘膜組織を採取して、ピロリ菌の産生するウレアーゼを調べることでピロリ菌の感染の有無を調べます。
内視鏡検査時の組織検査・・・1臓器につき13,000円
内視鏡検査の際に、悪性疾患を疑う病変が見られた場合、その場で組織の一部を採取し病理検査を行うものです。本来、組織検査を行うには、保険診療として再度内視鏡検査を受けることになりますが、その手間を減らすことができます。ただ、ポリープ等の病気が分かったうえでの精密検査を後日行う際には保険診療が可能なので、そちらの方が費用は安くなる場合もあります。
内視鏡検査時の鎮静・・・2,000円
ドルミカムという鎮静剤を点滴から投与することで内視鏡検査を苦痛なく受けることができます。
胃がんリスク検診
胃がんは怖い病気の一つですが、早期発見できれば比較的楽に治せる時代になりました。しかしながら、症状もないのに内視鏡を受けることには抵抗がある方も多いと思います。そこで、そうした方にはABC検診で胃がんのリスクを評価した上で、内視鏡検査を受けるべきか決めていただく方法をお勧めしています。
“胃がんリスク検診(ABC検診)”は、胃がんにかかるリスクを判定し、AからDに分類する検査です。この検査では、人の胃の中に生息するヘリコバクター・ピロリの感染の有無と、ペプシノゲン判定による胃粘膜の萎縮度を血液検査で調べます。
これは、胃がんそのものを見つける検査ではなく、あくまでもリスクを調べる検査です。判定がBからDの方には、内視鏡による精密検査、除菌治療や必要な治療、経過観察によって、胃がんなどの予防・早期発見・早期治療につなげます。
「ABC検診」のメリット
※胃がんになりやすいかどうかのリスクを評価できる
※今後受ける検査やその頻度の目安が分かり、胃がんの予防につながる
※放射線を使用した検査ではないので、被爆の心配がない(内視鏡検査も放射線を使わず、被爆の心配がない検査です)
| ピロリ菌感染 | ペプシノゲン判定 | 胃がんの発生リスク | 検査間隔の目安 |
|---|---|---|---|
| (-) | (-) | A:非常に低い(ほぼ0) | 5年に1回 血液でペプシノゲン検査 |
| (+) | (-) | B:やや高い(1000人に1人) | 内視鏡検査を3年毎 |
| (+) | (+) | C:高い(400人に1人) | 内視鏡検査を2年毎 |
| (-) | (+) | D:非常に高い(80人に1人) | 内視鏡を毎年 |
Aタイプ
健康的な胃粘膜です。そのため、胃の病気になる危険性は低いと考えられますが、逆流性食道炎には注意する必要があります。
Bタイプ
少し弱った胃だと言えます。胃潰瘍・十二指腸潰瘍などにかかる危険性があり、胃がんが発生する可能性もあります。
Cタイプ
慢性萎縮性胃炎の可能性が高く、胃がんなどの病気などになりやすいタイプです。内視鏡などの精密検査が必要であり、胃の病気の早期発見・早期治療に努める必要があります。
Dタイプ
かなり弱った胃粘膜です。Cタイプと同様、胃がんを発症するリスクが高く、毎年、内視鏡検査を受ける必要があります。
※以下の事項に該当する場合、ABC検診を受けることができません。
- 過去に胃がんリスク検診(ABC検診)を受けたことがある
- ピロリ菌の除菌治療を過去に受けたことがある
- 食道・胃・十二指腸に関する疾患の経過観察中、あるいは治療中
- 胃を切除している
- 胃がんの手術を受けたことがある
- 胃酸の分泌を抑えるプロトンポンプ阻害薬を2ヶ月以内に服用したことがある
- クレアチニン3.0ミリグラム/デシリットル以上であり、腎不全または腎機能障害がある
ABC検診の受診費用は3,800円(消費税別)です。ただし、ペプシノゲン検査のみの場合は3,000円(消費税別)です。
人間ドック・健康診断を受けられた皆様へ
異常値が出たら
健康診断で異常値を示したからといって、そのまま「異常(または病気)がある」ということにはなりません。測定日時や季節、食事、運動、妊娠などの条件によって測定値に生理的変動がみられることもあるため、「誤差レベル」だったり、年齢を考慮すれば、異常とまでは言えないということもあります。いずれにしても、たった一度の検査だけで異常や病気の有無を特定することは極めて困難といえます。かといって、再検査となっているにも関わらず、「大丈夫だろう」と高をくくっていると、自覚症状があらわれたときには既に手遅れ・・・なんてことにもなりかねません。そうならないためにも「再検査」や「要精密検査」といわれたら、必要以上に怖がらず、かかりつけの医師などに相談しましょう。
判定区分
検査結果の判定は、以下のような段階で示されます。なお、これは施設によって異なるので、健康診断書を貰ったら、よく確認してください。
| 区分 | 判定 | 説明 |
|---|---|---|
| 1 | 正常 | 検査の範囲では異常を認めません。もしくはわずかな異常が見られますが、現在は病的と考える必要はないと判断され、日常生活に差し支えはありません。 |
| 2 | 要注意 | 異常が見られますが軽度です。日常生活に注意して、次回の健康診断までに様子を見てください。もし気になることや症状があれば、医師に相談しましょう。 |
| 3 | 要観察 | 異常が認められ、経過を観察する必要があります。自覚症状がなくとも3~6カ月の後に再検査を受けてください。 |
| 4 | 治療中 | 現在治療中の主治医の指示に従って、治療を続けてください。 |
| 5 | 要精検 | 異常が認められます。精密検査が必要です。放置せずに医師の診察を受けてください。 |
検査の意味と検査結果の読み方
身体計測
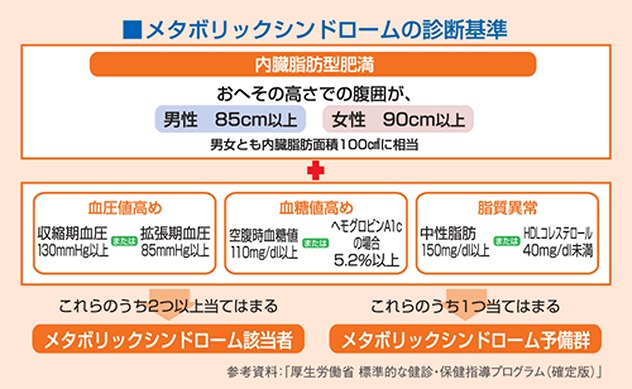
| 腹囲 | 内臓脂肪を簡易的に評価します。男性で85cm以上、女性で90cm以上だとメタボリックシンドロームの可能性があります。 |
|---|---|
| BMI |
肥満の程度を表す指標です。 18.5未満 やせ |
血圧測定(診察室血圧)
| 収縮期血圧 | 拡張期血圧 | ||
|---|---|---|---|
| 正常血圧 | <130 | かつ | <85 |
| 正常値高血圧 | 130-139 | かつ/または | 85-89 |
| 1度高血圧 | 140-159 | かつ/または | 90-99 |
| Ⅱ度高血圧 | 160-179 | かつ/または | 100-109 |
| Ⅲ度高血圧 | 180≦ | かつ/または | 110≦ |
尿検査
| 尿糖 | 血糖が一定の値(160-180mg/dl)を超えると尿中に等が溢れ出て陽性になります。糖尿病の発見や進行の指標になります。 |
|---|---|
| 尿蛋白 | 腎機能が低下すると蛋白が腎臓から漏れて尿中に出てきます。激しい運動や感染症でも陽性になることがあります。 |
| 尿潜血 | 尿路での出血を調べます。激しい運動後に陽性になることがあります。 |
| 尿沈渣 | 尿中に存在する物質の凝集物です。その種類によってどのような疾患に由来するものか判断します。 |
血液一般検査
| 赤血球、 ヘモグロビン等 |
貧血の有無や程度を調べます。逆に多血症やストレスで高値になることもあります。MCVの値によって貧血の原因が推測されます。 |
|---|---|
| 白血球 | 血液中の免疫の状態を表すものです。感染症や炎症で高値になります。喫煙でも増加します。 |
| 血小板 | 出血を止める役割を持つ成分です。肝機能が低下したり、脾臓の機能が亢進すると低値になります。 |
血糖検査
| 血糖値 | 高値で糖尿病や膵臓疾患を疑います。 |
|---|---|
| HbA1c | 直近の約2か月程度の血糖値の平均を反映します。直前の食事の影響を受けません。血糖コントロールが良好か分かります。 |
脂質検査
| HDL | 善玉コレステロールです。血液中の悪玉コレステロールを回収します。少ないと動脈硬化の可能性が高くなります。 |
|---|---|
| LDL | 悪玉コレステロールです。多くなると血管壁に蓄積して動脈硬化を進行させ心筋梗塞や脳梗塞を起こす危険性が高くなります。 |
| 中性脂肪 | 体内の中で最も多い脂肪です。高いと動脈硬化を進行させます。低いと低栄養などがうたわれます。 |
肝機能検査
| AST、ALT | 肝臓の多く存在する酵素で、肝臓の炎症や脂肪肝で増加します。 |
|---|---|
| γ―GTP | 肝臓や胆道に異常があると増加します。アルコール性肝障害で増加することが多くみられます。 |
| 総蛋白 | 血液中の総蛋白の量を示し、血中の栄養状態などが分かります。 |
| ZTT | 膠質反応と呼ばれるもので、肝臓の線維化が進むと増加します。 |
| ビリルビン | 高値になると黄疸になります体質性黄疸や胆汁うっ滞などで高値になります。 |
| アルブミン | 血中の蛋白の中で最も多く含まれるもので、肝臓で合成されるものです。 肝機能障害やネフローゼがあると低下します。 |
| LDH | 肝臓の障害で高値になります。心筋・骨格筋の障害や血液疾患でも高値になることがあります。 |
| ALP | 肝機能障害や胆汁うっ滞などで高値になります。 |
腎機能検査
| クレアチニン | 腎機能が低下すると増加します。筋肉量が多いと高くなるため男女で基準値が異なります。 |
|---|---|
| BUN | 腎機能が低下すると増加します。脱水・絶食や利尿剤の内服でも増加します。 |
| eGFR | 腎臓が老廃物を尿へ排出する能力の指標です。この値が低いほど腎機能が悪いことを意味します。 |
痛風検査
| 尿酸 | プリン体が代謝されたものです。この値が高いと痛風発作を起こす可能性が高くなります。 |
|---|
メタボリックシンドローム
厚生労働省の平成27年「国民健康・栄養調査」によると、肥満者(BMI≧25 kg/m2)の割合は男性29.5%、女性19.2%でした。この10年間でみると、男性は有意な変化は見られませんでしたが、女性は有意に減少しています。
また、40-74歳については男性の2人に1人、女性の5人に1人がメタボリックシンドローム該当者、または予備軍と考えられています。