帯状疱疹ワクチンの定期接種について
帯状疱疹は80歳までに3人に1人が罹患する疾患です。痛みを伴う湿疹・水疱が特徴ですが、皮膚症状が治癒しても神経痛が残ることもあり、日常生活に支障をきたすこともあります。原因は子供の頃にかかった水痘(水ぼうそう)の原因である帯状疱疹ウイルスが、免疫の低下をきっかけに再活性化することです。発症した際には抗ウイルス薬で治療しますが、予防ワクチンもあります。今までは希望される方にのみ全額自費で予防接種が行われていましたが、2025年度から帯状疱疹ワクチンの予防接種が定期接種の対象になりました。
今年度に、65歳、70歳、75歳、80歳、85歳、90歳、95歳、100歳になる方が対象で、2025年度だけは100歳以上の方全てが対象です。その方には自治体からハガキが届きます。
ワクチンは2種類あり、生ワクチンは皮下に1回接種、組換えワクチン(不活化ワクチン)は筋肉内に2回接種(間隔は2-6ヶ月)します。どちらでも選べますが、主治医に相談するのが良いと思います。
◯自己負担金
| 生ワクチン | 4,860円 |
| 組換え(不活化)ワクチン | 1回につき18,060円 |
◯持参するもの
自治体から届いたハガキ
保険証(マイナンバーカード)
自己負担金
◯当院で接種可能ですが、必ず予約をお願いします。
※白岡市以外の方も当院で接種できますが、ご希望の方は窓口か、お住まいの自治体に確認してください。
肺炎球菌ワクチンの接種方法が変わりました
肺炎球菌ワクチンの接種方法が変わりました。
予防接種法の改正に伴い、平成26年10月1日より高齢者肺炎球菌ワクチン予防接種が定期接種となりました。
令和6年4月1日からは、原則として接種日時点で65歳の方が対象となります。
※65歳以上100歳までの5歳刻みの節目年齢の方を対象に接種を実施していた経過措置は、令和6年3月31日で終了しました。
【接種対象者】
(1)接種日時点で65歳の方
(2)60歳以上65歳未満の方であって、心臓、腎臓又は呼吸器の機能に自己の身辺の日常生活活動が極度に制限される程度の障がいを有する方、もしくはヒト免疫不全ウイルスにより免疫の機能に日常生活がほとんど不可能な程度の障がいを有する方
注:過去に高齢者肺炎球菌ワクチンの予防接種を受けたことがある方は、対象外となります。
【接種期間】
65歳の1年間(65歳から66歳の誕生日の前日まで)
※接種期間を過ぎた場合は、定期接種としての取り扱いができません。
【自己負担額】
3,000円
※生活保護世帯の方、中国残留邦人等の支援給付を受けている方は無料です
【接種の効果】
日本人の死亡原因の第5位に「肺炎」があり、そのうち約4分の1は肺炎球菌によって引き起こされると言われています。肺炎球菌ワクチンには、肺炎の罹患や重症化に対する予防効果が期待されています。
ただし5年以内に再接種すると、副反応が強く発現する可能性があります。
接種を希望される方は事前に予約をお願いいたします
※当院にて他の市の方も接種は可能です。窓口でお尋ねください
過去に肺炎球菌ワクチンを接種された方や、65歳以外でワクチン接種を希望される方は、医師にご相談ください。
今季の感染症
今年の夏以降の感染症は従来と異なる形となっています。なんと言ってもインフルエンザの流行です。8月以降から患者数が増加し、9月からは学級閉鎖なども出る流行ぶりです。今までインフルエンザといえばA型は12月―1月に流行のピークがあり、それに合わせて10月から予防接種を行うというものでした。ところが今回は予防接種を開始する前に流行が始まってしまいました。新型コロナも安定して(?)流行してるため、急性期の方も感染後の方も多くの方が咳をしているため、咳止めの薬が世の中で不足している状況です。コロナ後の咳は2-4週間くらい続く方も多いので、咳で悩んでいる方は焦らないでください。薬を使いながら徐々に改善していく印象です。
現在新型コロナの予防接種も始まっており、来月からはインフルエンザの予防接種も始まります。現在、問い合わせが多いのはコロナにかかった後は予防接種するべきか?するならどのくらい間隔をあければ良いか?インフルエンザに既に罹ったら今季は予防接種しなくて良いのか?するならどのくらい間隔をあけるのか?と言ったものです。はっきりした基準はもうけられていませんが、当院の考えを載せておきます。
コロナに感染したあとの予防接種について
・コロナの予防接種をするかはもともと自分での判断になりますが、接種するなら英国にならって、4週間の間隔をあけてから受けてください。
・インフルエンザの予防接種をするならコロナの後遺症がない、体調が良好なときに受けることをお勧めします。
インフルエンザに感染した後の予防接種について
・コロナの予防接種を受ける時は2週間の間隔をあけてから受けることをお勧めします。体調が悪いときに予防接種を受けると副反応が出やすい可能性があります。
・インフルエンザの予防接種を受けるときは2週間の間隔をあけてから受けることをお勧めします。A型の異なるタイプやB型に対する免疫のために接種をする意味はあると考えます。
ご存じと思いますが、コロナとインフルエンザの予防接種は同時に接種しても構いません。
当院でのインフルエンザ予防接種は
一般の方(全額自費のかた) 3500円 10月12日(木)開始
公的助成のある方 1500円 10月20日(金)開始
となります。ご希望の方は受付窓口か電話で予約してください。
成人用肺炎球菌ワクチンについての注意
今年度の肺炎球菌ワクチンの定期接種が始まっています。成人用肺炎球菌ワクチン予防接種は、元々65歳の方のみを対象としておりましたが、多くの人に接種機会を設けるために、令和5年度までの経過措置として、70歳以上の5歳刻みの対象年齢に該当するワクチン未接種者に対しても実施されていました。つまり、今年度までは、65歳、70歳、75歳、80歳、85歳、90歳、95歳、等になる方が接種対象でしたが、来年度からは当初設定されたように、その年度に65歳になる方のみが対象となる予定です。
そのため、今年度が対象の方は、今年度に接種しないと今後行政からの補助は出ないことになります。ご注意ください。
今年度の対象の方は以下の通りです。
| 65歳 | 昭和33年4月2日生~昭和34年4月1日生の方 |
| 70歳 | 昭和28年4月2日生~昭和29年4月1日生の方 |
| 75歳 | 昭和23年4月2日生~昭和24年4月1日生の方 |
| 80歳 | 昭和18年4月2日生~昭和19年4月1日生の方 |
| 85歳 | 昭和13年4月2日生~昭和14年4月1日生の方 |
| 90歳 | 昭和 8年4月2日生~昭和 9年4月1日生の方 |
| 95歳 | 昭和3年4月2日生~昭和 4 年4月1日生の方 |
| 100歳 | 大正12年4月2日生~大正13年4月1日生の方 |
今年度の対象の方にはハガキによる個別通知が届きます。接種をご希望の方は事前に予約をお願いいたします。
【接種期間】 令和5年4月1日~令和5年3月31日
【自己負担額】 3,000円(自費で接種希望される方は窓口でお尋ねください)
3月18日からマスク着用のルール変更
新型コロナウイルスに対する感染対策の方針が大きく変わります。まずはマスクの着用に関して、もうひとつは予防ワクチン接種です。
まずマスクについてですが、埼玉県は、厚労省の方針に則り、2023年3月13日以降のマスク着用の考え方の見直しなどについて発表しました。
3月13日以降のマスク着用については、行政から一律にルールとして求めるのではなく、個人の判断に委ねることが基本となるとして、本人の意思に反してマスクの着脱を強いることがないように呼びかけられています。要は、今までのマスク警察のように他人に『マスクをしろ〜』とか言わないで欲しいと言うことです。
なお、マスクの着用は個人の判断に委ねられますが、事業者が感染対策上又は事業上の理由などにより、利用者または従業員にマスクの着用を求めることは許容されるとことになり、感染防止対策とし以下のような場面では、引き続きマスクの着用が推奨としている。
マスクの着用推奨の場面
(1)医療機関受診時
(2)高齢者等重症化リスクが高い者が多く入院・生活する医療機関や高齢者施設等への訪問時
(3)通勤ラッシュ時等混雑した電車やバスに乗車する時(当面の取扱)
※概ね全員の着席が可能であるもの(新幹線、通勤ライナー、高速バス、貸切バス等)を除く。
(4)新型コロナウイルス感染症の流行期に重症化リスクの高い者が混雑した場所に行く時
また、症状がある人、新型コロナウイルス感染症の検査陽性の人、同居家族に陽性者がいる人は、外出を控え、通院等やむを得ず外出をする時には人混みは避け、マスクを着用してほしいとのことです。
当院でも引き続き来院される方はマスクの着用をお願いいたします。体調の悪い方がいらっしゃる場所であり、当院が感染スポットになることは避けたいと考えているためです。当院のスタッフも感染対策としてのマスク着用は引き続き行う予定です。
次にワクチンですが、厚労省は3月7日、新型コロナワクチンの2023年4月以降の接種について以下の方針を発表しました。
・2023年度も、すべての国民に自己負担なしで新型コロナワクチンを接種できる
・12歳以上については、重症化リスクの高い高齢者(65歳以上)や基礎疾患を有する人、および医療従事者は、5月8日から、オミクロン株対応2価ワクチンの追加接種を開始し、年2回の接種が可能となります。高齢者は春~夏に1回、秋~冬に1回の接種が推奨されています。いずれの対象者も、最終接種からの接種間隔は少なくとも3ヵ月以上となります。
・それ以外の12歳以上の者は、9月以降に、年1回の追加接種を再開します。使用するワクチンは再度検討される予定。
ワクチンに関しても接種は義務ではなく、個人の判断に任せられることになります。ご本人の年齢や基礎疾患、職場の環境(高齢者や基礎疾患を持つ方と接触する機会が多い、など)、家族の構成(高齢者や基礎疾患のある方がいる家庭)などを考慮して判断することになるかと思います。今年度はまだ無料ですが、そのうちインフルエンザワクチンのように一部補助の形になっていくかもしれませんが、未定です。
今は多量に飛散する花粉のためマスクをしている方も多いため、あまり劇的に景色は変わらないかもしれませんが、5月以降はスギ花粉症も落ち着き、いよいよ5類に引き下げられるため、また世間の様子も変わってくるかもしれません。
開院7周年となりました
私事ではありますが、12月3日で開院7年となりました。これも地域の皆さんに信頼されてきた結果かと思います。また、いつも協力してくれているスタッフのおかげでもあります。スタッフにも感謝です。
この7年で最も大きかったことといえばやはり新型コロナウイルス感染症の流行と思われます。オミクロン株になって、世界全体としては落ち着いてきたような印象はありますが、日本ではまた冬になって新型コロナ感染者が増加しており、第8波が始まったとの見方が広がっています。特に今冬は新型コロナとインフルエンザの同時流行が懸念されています。
その理由の1つとして、今年の夏に南半球でインフルエンザが3年ぶりに大流行したことが挙げられます。ただし、現時点ではインフルエンザの定点当たり報告数は0.08人と、流行の目安となる「定点当たり1人」には程遠い状態です。当院でもインフルエンザの患者さんは出ていません。
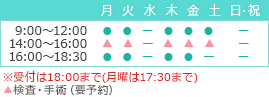
同時流行による医療ひっ迫を防ぐため、政府は2022年10月には「外来受診・療養の流れ」を発表し、重症化リスクの高い人と低い人に分け、それぞれの「流れ」を示しました。
- 小学生以下の子ども、妊婦、基礎疾患を有する人、高齢者などの重症化リスクの高い人に関しては、発熱外来やかかりつけ医などを速やかに受診すること
- それ以外の重症化リスクの低い人については、医療機関を受診する前にCOVID-19の検査キットを用いた自己検査を推奨する。検査の結果、新型コロナウイルス陰性の場合は、必要に応じてかかりつけ医や電話診療、オンライン診療などを受ける
【重症化リスクが低い人の外来受診・療養の流れ】
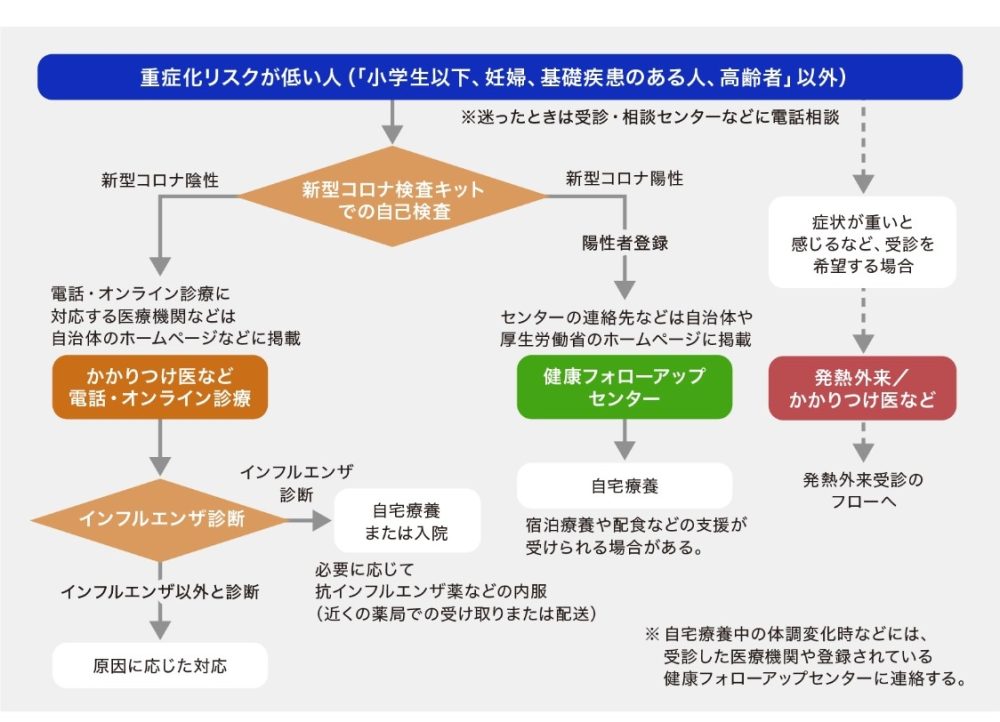
発熱や関節痛などのインフルエンザ様症状がある患者に対する検査の組み立て方として、下図のような考え方があります。検査は、最近緊急で市販されるようになったインフルエンザと新型コロナウイルスを同時に検出できる抗原簡易検査キットの使用が推奨されています。
【インフルエンザ様症状がある患者に対する検査の組み立て方(出典:石川県臨床内科医会資料)】
自分で検査をする際には留意しなければいけない点があります。まずは、自分で鼻腔から検体を採取するときに、怖さからつい“加減”してしまうため検出率が落ちてしまうことです。また、PCRに比べて陽性の診断が出ることが遅れることが多いため、発熱してすぐに検査しても陰性で出てしまうことです。発熱当日に陰性でも翌日であれば陽性が出ることもあるため、1回の診断で陰性と間違った診断しないことが重要です。
いずれにしても、発熱、咽頭痛、関節痛、倦怠感などの感染を疑わせる症状があっても、呼吸苦や食事ができないなどの緊急性を疑わせるなどの症状がなければ、慌てず自宅で安静にしましょう。発熱して数時間しか経過しておらず、症状も強くないにもかかわらず、すぐに医療機関を受診する方もいらっしゃいますが、その時点で検査しても偽陰性になってしまい、誤った診断をもとに生活すると周囲に感染のリスクを広げてしまいます。先に述べた通り、慌てず、可能であれば自宅で抗原キットを用いて検査しましょう。一回の検査で陰性と判断しないでください。発症して2日目、3日目になると陽性が出る可能性が高くなります。その結果を見てから判断する方が良いと思います。逆にその時点で検査が陰性であれば本当に陰性の可能性が高いですし、新型コロナ感染症であれば2-4日目で悪化することが多いため、症状としても良くなるのか、悪化するのかはっきりすると思います。その間、解熱剤などの内服薬が必要であれば、市販の解熱剤などで対応するのも良いと思いますし、内服薬が必要な状況であればお近くの発熱外来に問い合わせてもいいと思います。
当院の発熱に対する対応としては、毎週木曜日にかかりつけ患者さんに対しての発熱外来を行なっていますので、受診希望の方は必ず連絡をお願いいたします。また、木曜以外でも、風邪症状のある方は受診前に連絡をお願いいたします。他の患者さんと接触しないように時間・場所を別にして診察いたします。
最近は微熱が先行する感染性胃腸炎もよく見られます。微熱に加えて下痢などの胃腸炎症状があるときは、新型コロナ感染症よりもカンピロバクターや病原性大腸菌による胃腸炎の方が可能性が高いです。新型コロナウイルスが陰性でも、下痢をしている間は出勤はしないでください。トイレを共通で利用している方にうつす可能性があります。可能であれば、ご家庭でもトイレを分けた方が良いです。胃腸炎症状が続く場合はご相談ください。
2022年のインフルエンザ
インフルエンザワクチンの接種が当院でも10月11日(助成のある方は20日)から始まります。コロナ禍の中で、毎回「今年は流行る」と言われてきましたが、感染対策の徹底のおかげか、インフルエンザは流行しませんでした。コロナが流行している時は他のウイルスは流行しない、という、‘ウイルス干渉’とも言われてきました。しかしながら、行動制限が緩和された今冬は、新型コロナウイルス感染症との同時流行“ツインデミック”も心配されています。
国立感染症研究所によると、例年のインフルエンザの患者数は推計1000万人前後でしたが、新型コロナ流行後の2020~21年シーズンは1万4000人、21~22年は3000人と例年の0.03%まで激減しています。当院でも一例も出ませんでした。しかし、2年続けて流行がなかったため、子どもを中心に十分な免疫を持たない人が増えたこと、行動制限や水際対策の緩和で人と人の接触が増えたことから、今年こそは流行するのではと懸念されています。
実際、2022年に関しては、日本より先に冬を迎えた南半球のオーストラリアではインフルエンザと新型コロナの同時流行が起こっており、2種類のウイルスは同時には流行しないという”ウイルス干渉”という仮説が崩れています。しかも、例年よりも2~3ヵ月早くインフルエンザの流行が起こっており、9月中旬までに約22万人のインフルエンザ感染が報告され、昨年の598人から激増しました。日本でもしこのような事態になるとすれば、従来より早期の年末くらいから流行が始まるかもしれません。
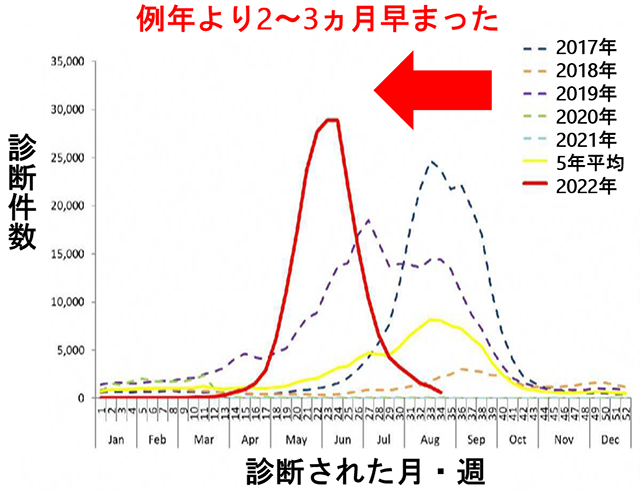
日本での同時流行に備え、厚生労働省は
1.インフルエンザワクチンの増産
2.新型コロナワクチンとの同時接種容認
の対策を打ち出しました。
1.に関しては一昨年、昨年と供給制限があったため、今年は厚労省がメーカーに働きかけ十分な供給体制をこ整えたとのことです。確かに当院でも今年は早くからある程度の在庫が確保できる見通しです。
2.の特に接種間隔に関しては、他のワクチンは新型コロナワクチン接種から原則13日以上空けて打つ必要がありますが、インフルエンザワクチンについては、接種間隔に関して規定は設けず、同時に接種することも容認しました。どちらのワクチンを先に打ってもよいですし、同日に両方の腕に一本ずつ打ってもいいということになっていますが、副反応が長く出る可能性のある新型コロナワクチンを利き腕じゃない方に打つ方が無難かもしれません。
いずれにしても、高齢者などリスクのある方は、2種類とも接種することをお勧めします。当院での接種を希望される方は、電話で予約するか、受付でスタッフに申し出てください。
予約開始 10月3日(月)
接種開始
全額自費の方 10月11日(火)
助成のある方 10月20日(木)
今年はアニサキス当たり年?
今年はアニサキスによる食中毒のニュースをよく見かけます。今年はすでに27都道県で合計100件以上の報告があります。魚介類の生食か原因ですが、感染源はサバ、アジ、イワシなどの青魚、イカ、最近ではカツオなどでも多くみられます。実感としては外食より自分で釣った魚を新鮮なうちに食べて感染することが多い印象です。当院でも原因がわかっている中で一番多いのはサバでした。アニサキス食中毒のほとんどは胃アニサキス症で、アニサキスの虫体が胃の粘膜に侵入して発症するものです。症状としては、魚介類の生食後数時間後からの激しい上腹部痛,悪心,嘔吐です。診察で本疾患を疑った場合は胃内視鏡検査を行います。エコー検査でも診断がつくことがあります。内視鏡で胃の中に虫体が粘膜に頭を突っ込んでいるところが確認できたら、直接鉗子で除去します。粘膜に噛みついているから痛いのではなく、アニサキスに対するアレルギーが原因です。シッポ側をつかんで引っ張ると切れてしまうので、ちゃんと頭をつかんで引き抜くことが重要です。
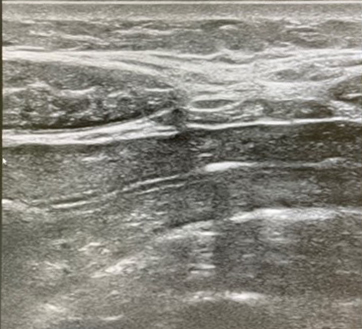 図)エコーをした際に見られた胃壁の浮腫による肥厚です(当院で施行)
図)エコーをした際に見られた胃壁の浮腫による肥厚です(当院で施行)
 左図)エコーをした際に見られた胃壁の浮腫による肥厚です(当院で施行)
左図)エコーをした際に見られた胃壁の浮腫による肥厚です(当院で施行)
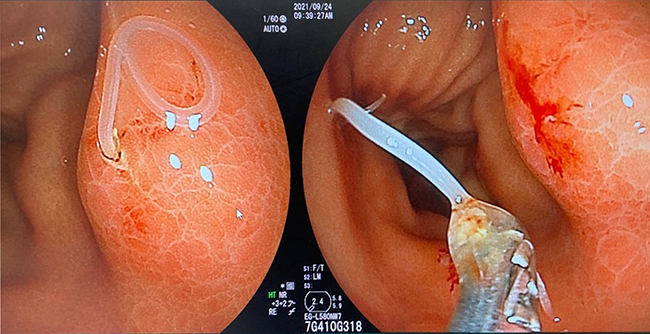
左)胃粘膜に頭を突っ込んでいるアニサキス虫体
右)鉗子でアニサキス虫体を除去
(当院で施行)
私もイカの刺身で本疾患にかかったことがありますが、かなり痛いです。
なので、やはり予防が重要です。第一に海産魚介類の生食を避けること,あるいは加熱後に喫食すること(60℃で1分以上)が,確実な感染予防の方法になります。また冷凍処理(-20℃,24時間以上)も有効です。醤油,わさび,酢ではは虫体は死にません。酢で〆ても予防できませんのでご注意ください。よく噛んで食べれば、という意見も聞きますが、すり潰すように食べる人はあまりいないと思うので、これも有効とは思えません。
では、アニサキスに感染しても、医療機関を受診せず、放っておいたらどうなるでしょう?アニサキス自体は胃酸に負けるので長くても4日くらいで死んでしまいます。死んだ後もアニサキスによるアレルギー症状が残る場合もあるので、症状自体は4日以上続くこともありますので、やはり、なるべく早く受診して虫体を除去することがベターだと思います。すぐに内視鏡治療できない時はステロイドなどでアレルギー作用を抑えることで症状を軽減することもあります。
海なし県の埼玉にある当院でも年に1-3件くらいアニサキスを見ることがあります。件数は少ないですが開院してから毎年見られており、今年はすでに2件出ています。やはり今年は多いのかもしれません。
| H28年 | H29年 | H30年 | H31・R1年 | R2年 | R3年 | R4年 |
|---|---|---|---|---|---|---|
| 1件 | 2件 | 1件 | 3件 | 1件 | 3件 | 2件 |
鮮度の良い状態での漁場から市場への冷蔵輸送技術が向上し、美味しい刺身が食べられるようになったためと思われますが、美味しいものを食べるときには注意しましょう。
ちなみに、アニサキスの生態に興味がある方は、このマンガがとても分かりやすいので読んでみてください。
https://ameblo.jp/hirorinnew/entry-11221162342.html
2022年特定健診開始
このブログを書いている日は今年初の真夏日となった日です。ちょうど屋外でのマスク使用も義務ではなくなった後なので、皆さんの体調に応じてマスクを外すことも躊躇しなくて良いと思います。熱中症を防ぐ意味でも屋外で換気の良い時はマスクをしないという判断もありだと思います。今後はwithコロナでの生活スタイルを築くていく上でも他人がどうしているというより、ご自身の持病の有無やご家族に高齢の方がいるなどのリスク管理に合わせてマスクをするしないを決めていくことになると思います。
当院では白岡市の3回目のワクチン接種に協力させていただいていますが、6月7日で接種は一旦終了となります。4回目の接種は3回目から5ヶ月以上あけることになりましたので、しばらくは接種はお休みとなります。入れ替わるように6月からは特定健康診査・後期高齢者健康診査が始まります。コロナ禍の際に検診やドックがかなり件数が減ったことが話題になりましたが、徐々に改善の兆しが見られています。今年からは特定健診・老人健康診査もコロナ禍以前の受診者数になることが期待されます。確かに未だに新型コロナの新規感染者はいます。しかしながら、病床利用率も高くないことから軽症で自宅療養で治療できるレベルの方が多いということです。もちろん3密は避けた方が良いですが、コロナを怖がりすぎて検診を受けないことで病気が見逃されるようなことはないようにしてください。
対象者 市から受診券及び案内が届きます
自己負担金 無料
実施期間 6月1日(水)〜12月28日(水)
実施機関 白岡市、久喜市、蓮田市、宮代町の指定医療機関
当院での健診をご希望の方は、受付に申し出るか、お電話でのご予約をお願いいたします。
オミクロン株とワクチン
新型コロナワクチンの3回目のブースター接種が埼玉県でもこの2月から始まります。現在、まん延するオミクロン株にはどれほどの効果があるのか気になるところだと思います。長崎大学などの研究チームの報告によると、今年1月1日~21日までに新型コロナウイルス感染症が疑われる症状で検査を受けた患者400例超を解析したところ、ファイザー製もしくはモデルナ製ワクチンの2回接種の発症予防効果は51.7%で、昨年の第5波に流行したデルタ型と比べ大幅に低下していたことがわかりました。
報告によると、16~64歳において、ファイザー製あるいはモデルナ製いずれかのワクチンの2回接種完了(2回接種後14日以上経過)による、未接種者と比較した発症予防における有効性は51.7%と推定されましたが、デルタ株が流行した際の同値は88.7%の有効性だったことに対して低下していると考えられるとしています。ただし、感染直前の抗体価を測定しているわけではないので、すでに2回接種から時間がたって抗体価が下がっていた可能性は高いと思われますし、本来ワクチンが感染予防より重症化予防に寄与すると言われていたことを考えると。これだけでオミクロン株に対してワクチンが意味がないと結論付けられないと思います。現在第6波真っ只中の大阪からの報告ですが、重症例27人の背景を見ると、ワクチン接種歴は9人が2回接種済みで、18人が接種歴なし(あるいは不明)、また、死亡した14人の背景は、ワクチン接種歴は6人が2回接種済みで、8人が接種歴なし(あるいは不明)だったとのことです。ワクチンの効果が低下していてもやはり打っていた方がましといえる状況だと思われます。
では現状を改善する方法としては、やはりブースター接種ということになるかと思います。このブースター接種の効果はというと日本ではまだ評価が出ていないので海外からの報告になりますが、イスラエルで年齢が50歳以上で3回目接種を受けたブースター接種群75万8,118例と非ブースター接種群8万5,090例で比較検討されたものです。死亡が主要評価項目とされ、ブースター接種群で65例(10万人あたり0.16人/日)、非ブースター接種群で137例(10万人あたり2.98人/日)という結果が示され、ブースター接種群では死亡率が90%低かった。65歳で区切った年齢や男女別でもブースター接種群がCOVID-19による死亡率が低かった。感染者もブースター接種群で2,888例、非ブースター接種群で1万1,108例であり、ブースター接種群で83%低かった。本研究からはブースター接種が死亡率の低下を示すという心強い結果と捉えることができる。
オミクロン株は重症化しにくいという海外からの報告通り、先の大阪からの報告でも、重症化率や致死率は、これまでの流行期に比べて低い水準にとどまっています。第6波の重症化率は、1月23日時点での集計によると、全年齢で0.05%(5万9353人中27人)であり、60歳代以上でも0.4%(5258人中20人)と、過去の流行期に比べて低いまま推移しています。直近の第5波と比べると、全年齢で20分の1、60歳代以上でも10分の1以下に過ぎません。また、第6波の致死率(新規陽性者数に占める死亡例の割合)は、1月23日時点で、全年齢が0.02%(5万9353人中14人)、60歳以上が0.20%(5258人中13人)と、こちらも過去の流行期に比べて低く、直近の第5波と比べても、全年齢、60歳代以上ともに20分の1にとどまっています。これらは従来のインフルエンザレベルと同じと考えてもよいと思われるレベルです。
それでは体力のある若い方や持病などのないリスクの低い方にはワクチンは不要か??ということになります。私自身の考えで言えば、今回のブースター接種も従来のインフルエンザの予防接種と同様に重症化リスクを下げたり、リスクの高い方にうつさないために接種する、そして、また異なる変異株が出てきて今度は重症化する率が高いなどという時のために備えておくために接種するという意味があるのではと考えています。新型コロナのどの株でも、インフルエンザでも重症化するリスクは、とにかく高齢者、そして基礎疾患のある方、 一部の妊娠後期の方です。 重症化のリスクとなる基礎疾患等には、慢性閉塞性肺疾患(COPD)、慢性腎臓病、糖尿病、高血圧、 心血管疾患、肥満、喫煙があります。ワクチンの副反応の長期的なリスクはまだ評価できていませんが、やはり、自分のため、身近な人のためにもワクチン接種は必要なものと考えます。当院のスタッフは私を含めて全員接種済みです。
諸外国や沖縄の例から見てもピークアウトは早いとされていますが、一刻も早く収束することを願います。